Contexte
Le concept de fragilité est central en gériatrie pour cerner la santé des personnes âgées.
Sur le plan physiologique, la fragilité se définit comme une diminution des réserves physiologiques naturelles nécessaires pour faire face à un stress, ou s’adapter à une modification de l’environnement. Quatre dimensions sont principalement impliquées dans la fragilité : la réduction des réserves nutritionnelles, la réduction de la capacité respiratoire, la réduction de la force musculaire, la réduction des capacités cognitives, psychomotrices et des habiletés sociales.
Sur le plan fonctionnel, la fragilité se définit comme un état de déséquilibre et d'instabilité avec un risque d’incapacité fonctionnelle ou de majoration d'incapacité fonctionnelle. L’adaptation du sujet aux différents événements stressants de la vie (psychologiques, accidentels ou maladies) étant plus difficile, il est alors plus à risque de perte d’autonomie, justifiant très souvent une aide dans les activités de la vie quotidienne.
La dysphagie
La déglutition est à la fois un système actif de transport des solides et des liquides vers l’estomac, et aussi un mécanisme de protection des voies aériennes pour éviter les fausses routes.
Le système de la déglutition s’appuie sur une succession de mouvements musculaires coordonnés par une programmation neurologique complexe, à la fois volontaire, automatique et réflexe, impliquant le système nerveux central et périphérique.
Un épisode unique et isolé de fausse route, souvent provoqué par la précipitation et/ou la nervosité, déclenchant une toux immédiate et efficace ne suffit pas pour affirmer qu'il y a trouble de la déglutition.
C'est lorsque la pénétration de liquide, de solide ou de salive dans les voies respiratoires est majeure ou trop fréquente, lorsque les fausses routes aux aliments ou à la salive se répètent, lorsque le sujet s'étrangle en avalant de façon chronique que l'on parle de trouble de la déglutition ou dysphagie haute.
Les troubles de la déglutition sont fréquents chez les personnes âgées. On considère approximativement que 15% de la population âgée est dysphagique, au point d’envisager la dysphagie comme un syndrome gériatrique, fortement associé à la fragilité.
Ces troubles sont insidieux et discrets, mais affectent l’état respiratoire et nutritionnel, réduisant la durée et la qualité de vie des sujets âgés et augmentant la charge de travail des personnels soignants.
Les facteurs précipitants
Le vieillissement normal réduit donc le tonus musculaire, la sensibilité, le goût, l’odorat et retarde le déclenchement du geste de déglutition. Toutefois le sujet âgé s’adapte à ses difficultés. C’est seulement lorsque ces difficultés s'acculent et se combinent à un facteur précipitant que l’adaptation n’est plus possible et que les personnes âgées sont alors précipitées dans la pathologie : pneumopathies d'inhalation, asphyxie, dénutrition et déshydratation.
Ces facteurs précipitants ne sont pas alimentaires :
-
dépendance : une personne âgée dépendante pour manger présente 41 % de risque de développer une pneumopathie, 34 % si elle est dépendante pour se laver les dents.
-
hygiène buccale : si celle-ci fait défaut, le risque de pneumopathie est de 38 %.
-
mastication : si elle est altérée ou perdue, le risque d’asphyxie est multiplié par 1,7.
Les conséquences
La réduction de l’autonomie motrice ou cognitive des patients peut donc être à elle seule responsable de troubles de la déglutition et des conséquences qui en découlent :
- La pneumopathie d’inhalation qui est un problème majeur chez les personnes âgées, conduisant à un nombre d’hospitalisations accru, à des soins coûteux, et à une mortalité augmentée. Il représente de 13% à 48% de toutes les infections en maison de retraite et est le deuxième type le plus commun d'infections nosocomiales chez les patients hospitalisés, après les infections urinaires.
- La dénutrition qui est le principal facteur de mauvais pronostic des sujets âgés, tant en terme de morbidité (infections, chutes, escarres, troubles de cicatrisation, hospitalisation, altération de l’état général, troubles cognitifs, etc.) que de mortalité. Elle multiplie par 2 à 6 le risque de morbidité (toutes morbidités confondues), voire plus en ce qui concerne le risque de morbidité infectieuse. Le risque de mortalité au cours d’une décompensation pathologique est 4 fois plus grand.
- La deshydratation qui entraine des infections urinaires et une désorientation chez les personnes âgées souffrant de dysphagie oro-pharyngée. Ces personnes à qui on impose de l'eau épaissie ont des apports hydriques équivalent à 22% des apports journaliers recommandés.
La prévention
La prévention des complications des troubles de la déglutition est donc un enjeu de soin majeur chez la personne âgée. Il convient donc d’organiser efficacement cette prévention dans les établissements recevant des personnes âgées.
Contrairement à une croyance largment répandue, celle-ci ne passe pas par une simplification systématique des textures alimentaires, motivée par une volonté de sécurité au moment de l'alimentation. En effet, la peur de l’asphyxie par fausse route, mais aussi en raison de difficultés de mastication, prédomine chez les personnes âgées, les soignants, les aidants et l’entourage familial. Mais, les transformations alimentaires excessives ne sont pas un moyen de prévention efficace des fausses routes asphyxiantes : une texture semi-solide (mixée ou hachée) était présente dans 61 % des cas de décès par asphyxie alimentaire chez les sujets de plus de 60 ans.
Cet usage immodéré d’une alimentation excessivement hachée ou mixée en purée explique qu'en maison de retraite, 91% des personnes âgées ont une alimentation trop simplifiée par rapport à leurs capacités réelles de déglutition. Or, les patients ayant une alimentation modifiée n’ingèrent pas suffisamment de protéines et d’énergie, ce qui conduit 54% d’entre eux à consommer des compléments alimentaires pour lutter contre la dénutrition, contre 24% pour ceux qui n’ont pas de transformation de leur alimentation.
Les facteurs préservants
Ce sont les leviers positifs qui, utilisés à bon escient, préservent les personnes âgées fragiles des pathologies associées, ou en retardent l’apparition.
Les stimuli sensoriels (citron, poivre, piment) augmentent l’efficacité de la déglutition des personnes dysphagiques de même que l’eau gazeuse. Des perspectives innovantes en déglutition s’ouvrent pour l’usage des goûts, des textures et plus généralement de l'appréciation sensorielle des aliments.
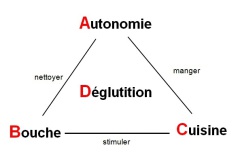
Un plan de prévention ABC
C’est la prévention pluridisciplinaire qui doit primer dans la lutte contre les complications des troubles de la déglutition. En effet, sans dépistage construit, les coyances et les craintes de l'entourage des personnes âgées institutionnalisées conduisent à la transformation trop fréquente d’aliments en textures mixées, hachées et en liquides épaissis. La prévention des troubles de la déglutition nécessite des compétences individuelles et une organisation collective structurées dans un plan de prévention, animé par les différents professionnels référents dans l’institution (soignants, cuisiniers, personnel de service) et orienté selon trois axes :
-
Autonomie des résidents pour manger et se laver la bouche
-
hygiène Bucco-dentaire (propreté et fonctionnalité)
-
Cuisine stimulante
Le plaisir de manger, encadré dans un tel plan de prévention en EHPAD augmente la satisfaction de manger des résidents de 12 % sur un an, sans majoration des complications pulmonaires ou asphyxiantes. Dans ces conditions, 20% seulement de personnes sont dénutries, alors qu’elles sont 46% en l’absence de ce plan. Le nombre de repas servis mixés ou hachés est réduit de de 78% et les compléments nutritionnels de 50%. Les plats servis sont spécifiques de la fragilité mais plus sont proches de l’alimentation normale, selon les critères publiés par l’International Dysphagia Diet Standardisation Initiative.